Infecțiile la bebeluși în primele luni sunt destul de dificile. Patologiile bacteriene sunt în fruntea listei bolilor infecțioase care apar în practica pediatrică. Infecția cu Staphylococcus aureus duce la dezvoltarea unui număr imens de boli periculoase la nou-născuți.
Cauzele apariției
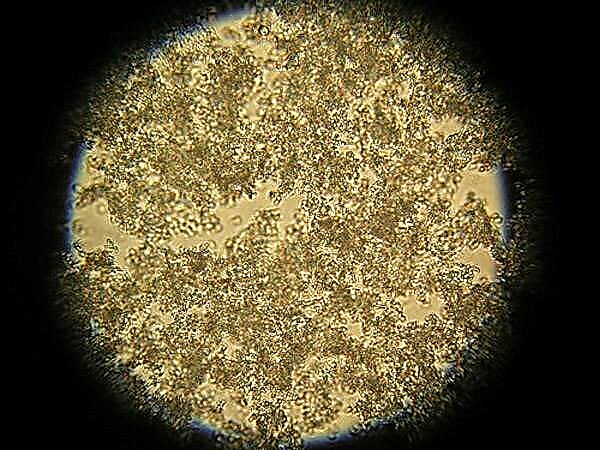
Oamenii de știință au aflat despre acești microbi în urmă cu mulți ani. Au fost descoperite la sfârșitul secolului al XIX-lea. Aceste microorganisme și-au primit numele nu întâmplător. Când este privit la microscop seamănă cu ciorchini speciali, care în greacă înseamnă „stafilos”... Culoarea coloniilor acestor microbi este de obicei galbenă sau are o nuanță slabă portocalie.
Aceste microorganisme sunt destul de stabile în mediul extern. Ei sunt capabili să-și mențină funcțiile vitale chiar și în cele mai extreme condiții.
Este posibil ca microbii să nu moară, chiar și în timp ce se află într-o soluție de peroxid de hidrogen. Acest produs chimic poate provoca apariția diferitelor erupții pe pielea unei persoane și nu prezintă niciun pericol pentru stafilococi.


Mulți dezinfectanți și chiar anumite grupuri de antibiotice nu pot avea un efect distructiv asupra acestor microorganisme.
Această caracteristică se datorează unei structuri celulare speciale. În exterior, microbul este acoperit cu o capsulă puternică, care îl protejează de diverse influențe ale mediului. Trebuie remarcat faptul că chiar și incapacitatea de a forma spori protejează stafilococii de moarte în condiții externe nefavorabile.
Acești microbi posedă un întreg arsenal de diverse substanțe toxice. Printre cele mai periculoase se numără componentele bacteriene speciale numite hemolizine. Ele pot avea un efect dăunător asupra multor celule sanguine, inclusiv celule roșii din sânge și leucocite. Această capacitate afectează, de asemenea, dezvoltarea simptomelor adverse la un copil bolnav în viitor.


Toxinele bacteriene, care sunt eliberate de microbi în timpul activității lor vitale, au un efect inflamator pronunțat. Acestea activează răspunsul imun, determinând sistemul imunitar să elibereze o cantitate imensă dintr-o mare varietate de substanțe biologic active.
Pentru aceste microorganisme nu există un singur organ intern în care să nu poată ajunge. Răspândirea infecției este rapidă. Bacteriile ajung la organele interne prin circulația sistemică.
Prevalența infecțiilor stafilococice la copii este extrem de ridicată. Metoda predominantă de infecție la nou-născuți și sugari este contactul. În acest caz, germenii periculoși pot pătrunde pe pielea bebelușului prin mâini murdare.

În fiecare an în țara noastră există focare de patologii purulente la copiii nou-născuți care sunt încă în maternități. În acest caz, bebelușii se infectează prin instrumente insuficient bine procesate sau prin mâinile personalului medical.
De asemenea, apar cazuri familiale ale bolii. Acestea sunt cauzate în principal de încălcarea regulilor de igienă personală.
Dacă prosoapele folosite zilnic pentru realizarea unei toalete igienice pentru un bebeluș nu sunt spălate și călcate în timp util, atunci de cele mai multe ori apar diferite infecții mixte. Stafilococii sunt bine conservați pe textile.

Numai spălarea în apă fierbinte folosind detergenți și apoi călcarea cu un fier foarte fierbinte pe ambele părți are un efect dăunător asupra acestor microorganisme.
Există, de asemenea, o metodă de infecție aeriană. În acest caz, microbii intră în membranele mucoase ale căilor respiratorii superioare ale unui copil sănătos dintr-un copil bolnav. Un nou-născut se poate infecta și de la un purtător al bolii.
În grupul cu risc crescut, copiii prematuri, precum și copiii cu stări de imunodeficiență congenitală. Anomaliile în activitatea organelor interne cresc, de asemenea, probabilitatea de a contracta diferite tipuri de infecție.


La sugari, simptomele bolii apar adesea în primele luni după naștere. Această situație apare de obicei în cazul infecției intrauterine. Staphylococcus aureus sunt microbi suficient de mici, care pot intra în făt prin fluxul sanguin placentar de la mama infectată.
Patologiile placentare prezente în timpul sarcinii cresc riscul de a contracta infecție stafilococică la cei mai mici pacienți de mai multe ori.
Factorii provocatori la bebeluși în primele luni de viață includ hipotermia severă sau supraîncălzirea. Aceste motive contribuie adesea la scăderea imunității.


Dacă bebelușul, dintr-un anumit motiv, este hrănit artificial, riscul de a dezvolta boli infecțioase în el crește de mai multe ori. Bebelușii care primesc lapte matern sunt mai protejați de infecția stafilococică. Acest lucru se datorează prezenței unei cantități suficiente de anticorpi de protecție pe care îi primesc de la mamă în timpul alăptării.
Trebuie remarcat faptul că nu toți bebelușii pot avea infecție stafilococică chiar dacă intră în corpul copilului.
Copiii care au o imunitate puternică și nu au boli cronice ale organelor interne pot avea doar un purtător. De obicei, această formă apare la fiecare al treilea copil infectat cu Staphylococcus aureus. În acest caz, boala se dezvoltă numai cu o scădere pronunțată a imunității.


Simptome
Staphylococcus aureus este un microb universal în capacitatea sa de a pătrunde în diferite organe interne. Coloniile sale pot fi găsite aproape peste tot.
Perioada de incubație pentru infecțiile stafilococice poate fi diferită. Unele patologii se dezvoltă în decurs de 3-6 ore din momentul în care microbii intră în corpul copilului. Perioada de incubație pentru alte forme clinice poate fi de 2-5 zile.
La copiii prematuri, simptomele adverse pot apărea destul de repede. Lucrarea insuficient de eficientă a sistemului imunitar duce la aceasta.


Durata persistenței simptomelor nefavorabile ale bolii variază, de asemenea, și se datorează în mare măsură localizării procesului inflamator. De obicei, majoritatea infecțiilor stafilococice se rezolvă în 7-14 zile.
Pielea devine o localizare destul de frecventă pentru acești microbi. Odată ajunși pe piele, acestea provoacă o mare varietate de manifestări. Ele se manifestă prin apariția pe piele a mai multor formațiuni furuncule, cosuri, pete roșii, ulcere, modificări purulente-necrotice
Particularitatea unor astfel de erupții cutanate, de regulă, este prezența puroiului în interiorul cavității. Cantitatea sa poate fi diferită și depinde de gravitatea bolii.


Manifestările purulente pe piele pot fi localizate sau răspândite. Nou-născuții au o tendință destul de nefavorabilă pentru răspândirea erupțiilor purulente. Acest lucru se datorează slăbirii grăsimii subcutanate și aportului bun de sânge la piele. În câteva zile, procesul local devine generalizat.
Pustulele pot apărea pe o mare varietate de zone ale pielii. Stafilococul auriu le place foarte mult să trăiască în sudoare și glandele sebacee. Acest lucru explică faptul că odată cu dezvoltarea infecției stafilococice, apar adesea simptome de furunculoză sau hidradenită. În acest caz, formațiuni purulente apar în zona de creștere a foliculului de păr. Arată ca niște pustule, rotunde sau alungite, cu puroi galben sau verzui în interior.


Cursul formațiunilor purulente este destul de nefavorabil. Cu un diagnostic intempestiv și fără tratament, acest lucru contribuie la dezvoltarea multor complicații periculoase la un copil bolnav. În acest caz, este deja necesară o consultare obligatorie cu un chirurg pediatric sau purulent.
Erupțiile purulente de pe piele pot exploda, în acest timp puroiul curge. În acest caz, ulcerele rămân de obicei pe locul fostelor pustule, care se vindecă în timp, cu formarea de mici cicatrici.
Staphylococcus aureus este un „oaspete” neinvitat destul de frecvent pe membranele mucoase ale căilor respiratorii superioare. Se ajunge acolo în principal prin picături aeriene. Destul de des acest lucru se întâmplă în timpul unei conversații normale cu un pacient sau purtător al infecției.

Dacă părinții au Staphylococcus aureus în cavitatea nazală, atunci își pot infecta cu ușurință nou-născutul.
Intrând pe membranele mucoase ale căilor respiratorii superioare, stafilococii provoacă diferite simptome adverse la copil. Cea mai frecventă dintre acestea este rinita persistentă, manifestată printr-o secreție nasală severă.
Descărcarea din nas este de obicei groasă, abundentă, galbenă sau verzuie. Fără tratament, rinita stafilococică duce la dezvoltarea bolilor inflamatorii ale sinusurilor paranasale, care se manifestă la bebeluș prin apariția sinuzitei sau sinuzitei frontale.


Infecția stafilococică se răspândește rapid la organele din apropiere. Prezența bacteriilor în nazofaringe duce la dezvoltarea inflamației în faringe și gât. Acest lucru contribuie la formarea faringitei bacteriene la copil și apoi a traheitei. Aceste patologii sunt destul de dificile la nou-născuți. Acestea sunt însoțite de apariția unei tuse, un sindrom de intoxicație puternică și dureri severe la înghițire.
Pericolul acestor afecțiuni este că pot duce la apariția complicațiilor periculoase - bronșită bacteriană sau pneumonie.
Leziunile organelor gastrointestinale sunt, de asemenea, foarte frecvente în această patologie infecțioasă. Stafilococul auriu intră în această zonă anatomică prin circulația sistemică.


Formele gastrointestinale ale infecțiilor stafilococice, potrivit statisticilor, au cea mai scurtă perioadă de incubație ca durată.
Infecția poate apărea și ca urmare a utilizării produselor lactate fermentate sau a piureului gata preparat din borcane, pe care bebelușii îl consumă ca primele alimente complementare.
Odată ajuns în intestin, microorganismele patogene duc la o perturbare pronunțată a biocenozei normale a florei intestinale. Acest lucru contribuie la dezvoltarea unei disbioze severe la copil.
Această afecțiune patologică se manifestă la copii, de regulă, cu diferite tulburări de scaun. Un copil bolnav poate dezvolta diaree sau constipație persistentă. În unele cazuri, pot alterna.


Infecție stafilococică în tractul gastro-intestinal de asemenea, se manifestă destul de des prin apariția durerii în abdomen la un copil bolnav.
Bebelușii din primele luni de viață nu își pot spune încă părinților despre plângerile lor că au dureri. Puteți suspecta durerea de burtă a unui bebeluș doar observându-i comportamentul. Dacă, după ce a mâncat, copilul începe să plângă sau mai des îi cere brațele, atunci acest simptom ar trebui să alerteze serios părinții. În unele cazuri, un copil bolnav încearcă să-și limiteze mișcările active, deoarece acest lucru contribuie la creșterea durerii.
Orice infecție stafilococică, indiferent de localizarea inițială, duce la o deteriorare pronunțată a bunăstării bebelușului.
Copilul devine mai palid, letargic. Bebelușii bolnavi au o scădere semnificativă a poftei de mâncare. Acest lucru se manifestă de obicei prin faptul că bebelușii încep să refuze alăptarea.

Cu această infecție bacteriană, temperatura corpului crește rapid. Severitatea unei astfel de creșteri poate fi diferită și depinde în mare măsură de gravitatea evoluției infecției.
De obicei, infecția stafilococică la nou-născuți duce la o creștere a temperaturii până la 38-39,5 grade. Un număr mare poate persista la un bebeluș timp de câteva zile și fără a prescrie un tratament mult mai mult.
Situația este agravată de prezența unui sindrom de intoxicație pronunțat. De obicei, se manifestă prin apariția unei uscăciuni severe a pielii și a membranelor mucoase vizibile la copil, o creștere a setei pronunțate, o scădere a turgorului pielii și o schimbare a comportamentului. Copiii încep să fie capricioși, adorm prost. În timpul somnului, se pot trezi de multe ori și chiar să plângă.


Diagnostic
Când apar primele simptome adverse, trebuie să arătați imediat copilul unui medic. Dacă bebelușul are o temperatură ridicată, atunci nu trebuie să mergeți singur la clinică. În acest caz, este mai bine să chemați un medic acasă.
Medicul va examina bebelușul și va putea stabili un diagnostic preliminar. Medicul nu va putea spune exact ce a cauzat boala în timpul examinării clinice. Acest lucru necesită o gamă întreagă de metode de diagnostic diferite pentru a identifica cu precizie agenții infecțioși. Aceste teste de laborator permit medicilor să facă distincția între normal și anormal.
Toți bebelușii cu semne de infecție bacteriană trebuie să fie supuși unor teste clinice generale. În sânge, leucocitele și VSH cresc, iar indicatorii normali din formula leucocitelor se schimbă, de asemenea.

În unele cazuri, Staphylococcus aureus poate fi găsit și în urină. Acest lucru este posibil în special în cazul infecțiilor tractului urinar. Pentru a stabili un diagnostic în acest caz, este necesară o cultură bacteriană de urină pe medii nutritive speciale.
Destul de des, analiza scaunului este efectuată pentru a identifica agenții infecțioși. Această examinare simplă și absolut nedureroasă pentru un copil vă permite să identificați diferiți microbi care devin surse de patologii infecțioase ale tractului gastro-intestinal la bebelușii bolnavi.
Prezența bacteriilor patogene în fecale poate indica un purtător sau o infecție cu această infecție.


Prezența Staphylococcus aureus poate fi prezentă în analize, dar nu însoțită de apariția simptomelor adverse.
Deci, un titru microbian de 10 până la 3 grade de obicei nu prezintă semne clinice vizibile. Aceasta indică doar faptul că, sub influența factorilor care duc la scăderea imunității, această patologie infecțioasă se poate dezvolta la un copil.
Conținutul microbilor din fecale de la 10 la 4 grade este însoțit de apariția simptomelor, exprimate ușor. Astfel de rezultate ale testelor se găsesc la copiii cu erupții cutanate purulente locale și limitate sau cu un curs ușor de infecție infecțioasă stafilococică a organelor interne.


De obicei, medicii nu prescriu un tratament specific, ci se descurcă numai prin prescrierea unor medicamente de întărire generală și imunostimulatoare ușoare. În unele cazuri, Staphylococcus aureus apare în scaun împreună cu Klebsiella.
Conținutul de microorganisme de la 10 la 5 grade este deja însoțit de dezvoltarea simptomelor adverse la copil. Gradul de severitate al acestora poate fi diferit. Destul de des, în acest caz, diareea apare odată cu eliberarea de fecale fetide spumoase.


Descărcarea este de obicei verzuie. De obicei, copilul se simte extrem de rău. Slăbiciunea îi crește, apetitul îi scade. În acest caz, medicii copiilor prescriu deja un tratament antibacterian specific.
În unele cazuri, sunt necesare studii instrumentale. Acestea sunt prescrise pentru a clarifica gradul de tulburări funcționale care au apărut și, de asemenea, pentru a ajuta la identificarea în timp util a complicațiilor care s-au dezvoltat în cursul bolii.
Ca atare studii, de regulă, sunt prescrise razele X ale plămânilor și pieptului, precum și examinarea cu ultrasunete a cavității abdominale și a rinichilor.

Complicații
Staphylococcus aureus poate fi foarte periculos. Particularitatea cursului acestei infecții este că poate duce cu ușurință la dezvoltarea unor complicații multiple. Ele înrăutățesc semnificativ bunăstarea generală a copilului și pot forma consecințe adverse pe termen lung în viața ulterioară.
O complicație destul de frecventă este formarea de abcese purulente în organele interne.
Localizarea predominantă este țesutul pulmonar. Diagnosticul prematur al pneumoniei și tratamentul tardiv ajută la limitarea procesului inflamator și la dezvoltarea unui abces local.


Această patologie este destul de dificilă la copii. Tratamentul acestei afecțiuni patologice se efectuează numai în condițiile secției chirurgicale pentru copii din spital.
Meningită bacteriană Este, de asemenea, o complicație destul de periculoasă. În grupul cu risc ridicat - copiii născuți mult mai devreme decât data scadenței sau copiii care au diverse anomalii ale sistemului nervos după naștere.
Meningita stafilococică - o boală foarte gravă, însoțită de apariția mai multor simptome adverse. Acestea includ: o creștere a temperaturii corpului până la 40 de grade, apariția cefaleei severe, apariția posibilă a convulsiilor și convulsiilor epileptice.


Pentru tratamentul acestei afecțiuni, este necesară numirea obligatorie a unui curs masiv de terapie cu antibiotice și introducerea de soluții fiziologice și coloidale speciale, care au un efect antiinflamator și de restaurare.
Tratament
Terapia diferitelor forme de infecții stafilococice este complexă. Poate include numirea diferitelor medicamente. În majoritatea cazurilor, tratamentul copiilor cu semne de infecție stafilococică se efectuează în condiții staționare. Spitalizarea prematură sau refuzul acesteia pot duce la o deteriorare pronunțată a bunăstării copilului.
Formele locale locale care apar pe piele sunt bine tratate cu utilizarea unor coloranți anilină simpli familiari mulți părinți. În mod surprinzător, acești microbi agresivi sunt foarte sensibili la efectele unui verde strălucitor obișnuit.

Tratamentul pustulelor afectate cu o soluție de verde strălucitor, iod sau furacilină are un efect terapeutic pozitiv. În unele cazuri, medicii prescriu unguent Vishnevsky, care trebuie aplicat pe zonele purulente ale pielii.
Scopul principal al tratamentului este eliminarea microbilor patogeni din corpul copilului unui nou-născut.
Acest lucru se poate face numai prin prescrierea unui curs de medicamente antibacteriene.
Un astfel de tratament se efectuează într-un spital, deoarece antibioticele pot fi administrate acolo, în principal parenteral. Această introducere face posibilă reducerea oarecum a efectului toxic al acestor medicamente asupra membranei mucoase a stomacului și a intestinelor.

Alegerea antibioticului rămâne la medicul curant. Stafilococii au o sensibilitate destul de mare la diferite grupuri de peniciline și cefalosporine din ultimele generații. Cursul tratamentului poate fi diferit: de la 5 la 10-14 zile.
Agenții antibacterieni din grupul de rezervă, de regulă, nu sunt utilizați. Această utilizare contribuie la dezvoltarea unei rezistențe ridicate la antibiotice.
Complexul de tratament include în mod necesar medicamente antiinflamatoare. Ele ajută la eliminarea inflamației și conduc la o mai bună bunăstare a copilului. Cu o creștere pronunțată a temperaturii corpului peste 38 de grade, se utilizează medicamente antipiretice. Ele ajută la reducerea stării febrile în primele câteva zile după numirea lor.


Pentru a îmbunătăți funcționarea sistemului imunitar, copiilor bolnavi li se prescriu medicamente imunostimulante.
Terapia restaurativă joacă, de asemenea, un rol important în tratarea infecțieicauzată de Staphylococcus aureus la nou-născuți.
În condiții staționare, sunt introduse diverse soluții fiziologice pentru aceasta, care ajută la îmbunătățirea microcirculației și a aportului de sânge în toate organele interne. Acești agenți au, de asemenea, un efect antiinflamator pronunțat.
Cu o evoluție mai ușoară a bolii, medicii pot recurge la tratarea infecției cu bacteriofagi specifici. Nevoia unei astfel de terapii este determinată doar de medicul curant și depinde de mulți factori diferiți.


Decizia cu privire la alegerea bacteriofagilor sau a antibioticelor trebuie luată luând în considerare localizarea procesului inflamator la copil, precum și gravitatea evoluției bolii.
Prevenirea
Respectarea regulilor de igienă personală este o componentă foarte importantă a direcției preventive.
Pentru a reduce riscul de infecție de contact-gospodărie, ar trebui să folosiți cu siguranță propriile prosoape pentru bebeluș. Aceste textile trebuie spălate și călcate.


Chiar și utilizarea accidentală a prosoapelor pentru copii poate duce la infectarea copilului.
De asemenea, trebuie să evitați orice contact cu membrii familiei febrile sau febrile. Dacă unul dintre părinți este bolnav, atunci ar trebui să poarte un bandaj sau o mască de tifon, care trebuie schimbată la fiecare 3-4 ore.
În timpul bolii, orice contact posibil cu un nou-născut trebuie limitat. Dacă există pustule în zona mamelonului mamelor care alăptează, medicii recomandă oprirea alăptării și transferarea bebelușului la hrănire cu formule artificiale adaptate.
De asemenea, puteți citi un alt articol despre ceea ce crede dr. Komarovsky despre Staphylococcus aureus.

Pentru cum se manifestă stafilococul la copii, consultați următorul program al școlii dr. Komarovsky.